Wetenschap
Ja, er is structureel racisme in het VK, en COVID-19-resultaten bewijzen het

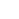
In de ziekenhuizen van Oost-Londen, Zwarte en Aziatische patiënten hadden respectievelijk 30% en 49% meer kans om binnen 30 dagen na ziekenhuisopname te overlijden aan COVID-19. Krediet:Ilyas Tayfun Salci/Shutterstock
De publicatie van het rapport van de Commission on Race and Ethnic Disparities heeft geleid tot een golf van negatieve reacties, vooral van teleurstelling en frustratie.
Het rapport minimaliseert structureel racisme, een realiteit voor zo velen die een negatieve invloed heeft op hun kansen om hun volledige potentieel te bereiken. Het noemt ontbering, geografie en differentiële blootstelling aan belangrijke risicofactoren als de belangrijkste oorzaken van ongelijkheden op gezondheidsgebied, maar zonder etniciteit.
Deze beperkende visie staat ver af van de enorme hoeveelheid robuust onderzoek, inclusief die van ons, waarin racisme wordt aangemerkt als de sleutel tot het ontstaan en versterken van langdurige ongelijkheid op gezondheidsgebied. Op het gebied van gezondheid, ongelijkheid verwijst specifiek naar systematische verschillen in uitkomsten tussen groepen die oneerlijk of discriminerend zijn. Dit is nog nooit zo waar geweest als tijdens een pandemie die een onevenredige impact heeft op etnische minderheden.
COVID-19 heeft etnische ongelijkheden in gezondheidsresultaten scherp in beeld gebracht. Van de eerste 100 klinische medewerkers van de NHS die aan de ziekte stierven, 60 waren van een zwarte, Aziatische of etnische minderheidsachtergrond, ondanks het feit dat in totaal slechts 20% van het NHS-personeel deze achtergrond heeft.
Ons eigen onderzoek brengt nog meer ongelijkheden aan het licht. Als eerstelijnsartsen die uit de eerste hand getuige zijn van de tol van de pandemie op de gemeenschappen in Oost-Londen waar we werken, we hebben geprobeerd de COVID-19-resultaten bij etnische groepen te onderzoeken.
Onze groep van 1, 737 COVID-19-patiënten die zijn opgenomen in Barts Health NHS Trust, dienden als een van de grootste en meest diverse groepen COVID-19-patiënten in het VK. De gedetailleerde aard van onze dataset stelde ons in staat om na te gaan of een reeks factoren, waaronder sociale en economische achtergrond, eerdere onderliggende aandoeningen, levensstijl en demografische factoren droegen bij aan de uitkomst van de patiënt.
We identificeerden duidelijke verschillen in uitkomst op basis van etnische achtergrond. Zwarte en Aziatische patiënten hadden respectievelijk 30% en 49% meer kans om binnen 30 dagen na ziekenhuisopname te overlijden in vergelijking met patiënten met een witte achtergrond van een vergelijkbare leeftijd en een vergelijkbare gezondheidstoestand. Zwarte patiënten waren 80% en Aziatische patiënten 54% meer kans om te worden opgenomen op de intensive care en invasieve mechanische beademing nodig te hebben.
Toen we rekening hielden met de rol van onderliggende gezondheidsproblemen, levensstijl, en demografische factoren, dit veranderde niets aan het verhoogde risico op overlijden in zwarte en Aziatische populaties.
Binnen onze groep, alle etnische groepen ervoeren een hoge mate van deprivatie. Echter, deprivatie was niet geassocieerd met een hogere kans op sterfte, wat suggereert dat etniciteit de uitkomsten kan beïnvloeden, onafhankelijk van geografische en sociaaleconomische factoren.
In onze studie, we noemden structureel racisme als een van de risicofactoren die verband houden met deze slechtere uitkomsten die verband houden met etniciteit, naast levensomstandigheden zoals huishoudens met meerdere generaties, onderliggende gezondheidstoestand, openbare banen en sociaaleconomische status. We benadrukten ook de noodzaak om rekening te houden met een aantal mogelijke factoren, waaronder de samenstelling van het huishouden, milieuproblemen en beroep.
racisme een naam geven
Racisme kan op verschillende niveaus werken en zich manifesteren:interpersoonlijk, individueel, institutioneel en structureel.
Institutioneel racisme (waarvan het regeringsrapport zei dat het "te nonchalant wordt gebruikt als verklaringsinstrument") verwijst naar de manier waarop het beleid en de praktijken van instellingen, inclusief scholen, werkplekken en zorgverleners, resultaten opleveren die verschillende etnische groepen chronisch bevoor- of benadelen, al dan niet opzettelijk. Structureel racisme is een systeem waarin overheidsbeleid, institutionele praktijken, culturele representaties werken op verschillende manieren om raciale groepsongelijkheid te bestendigen. Niet gedreven door individueel gedrag, het is een kenmerk van de sociale, economische en politieke systemen waarin we allemaal bestaan.
Elke analyse van ongelijkheden op gezondheidsgebied die alleen economische en sociale factoren aanhaalt, en laat racisme achterwege, zal beperkt zijn in zijn vermogen om begrip en oplossingen te genereren.
In de conclusies van het rapport van de Commission on Race and Ethnic Disparities wordt de rijkdom aan bewijsmateriaal dat het complexe, kruisende rol van systemen van racisme bij het vormgeven van de sociale determinanten van gezondheid, inclusief onderwijs, huisvesting en inkomen.
Er is ook bewijs om aan te tonen dat de cumulatieve ervaringen van racisme en discriminatie zelf in verband zijn gebracht met uitkomsten zoals hypertensie, coronaire hartziekte en astma.
Het rapport stelt dat er fragmentarische gegevens zijn over de levensverwachting, maar concludeert dat de levensverwachting verbetert voor etnische minderheden. Dit wordt duidelijk tegengesproken door een evaluatie vorig jaar waarin de toenemende ongelijkheid op gezondheidsgebied werd beschreven, een stagnatie in de verbetering van de levensverwachting en een toename van de tijd doorgebracht in een slechte gezondheid - allemaal verergerd door etniciteit. In de recensie staat:"Kruispunten tussen sociaaleconomische status, etniciteit en racisme intensiveren de ongelijkheden op het gebied van gezondheid voor etnische groepen."
Het rapport van de Commission on Race and Ethnic Disparities mag ons er niet van weerhouden om ons te concentreren op rechtvaardigheid terwijl we herstellen van de pandemie. Gezondheidsgelijkheid betekent ervoor zorgen dat iedereen de voorwaarden heeft voor een optimale gezondheid, dat vereist dat alle individuen en groepen gelijkelijk worden gewaardeerd, het rechtzetten van historisch onrecht, en het aanpakken van hedendaagse onrechtvaardigheden door het verstrekken van middelen naar behoefte.
Het bereiken van rechtvaardigheid op het gebied van gezondheid en het werkelijk uitroeien van ongelijkheden vereist nieuwe wetten, beleid en overheidsprotocollen die moeten worden geschreven en geïmplementeerd met het expliciete doel om rechtvaardigheid te bereiken. Er moet een hernieuwde nadruk komen, in alle sectoren, respectvol documenteren, erkennen en reageren op de ervaringen van mensen. Onze collectieve frustratie moet verschuiven naar voortdurende pleitbezorging voor inzet en actie om gezondheidsgelijkheid en rechtvaardigheid voor iedereen te bereiken.
Dit artikel is opnieuw gepubliceerd vanuit The Conversation onder een Creative Commons-licentie. Lees het originele artikel. 
 Een wereldkaart om veranderende bossen te begrijpen
Een wereldkaart om veranderende bossen te begrijpen Klimaatnetwerk detecteert voorloper van faseovergang Pacific Decadal Oscillation
Klimaatnetwerk detecteert voorloper van faseovergang Pacific Decadal Oscillation Cambodja Environmental Problems
Cambodja Environmental Problems  Satellieten onthullen een nieuwe kijk op het water van de aarde vanuit de ruimte
Satellieten onthullen een nieuwe kijk op het water van de aarde vanuit de ruimte Desolate dorpen kampen met hongersnood door droogte in Madagaskar
Desolate dorpen kampen met hongersnood door droogte in Madagaskar
Hoofdlijnen
- Human Heart Science Projects
- Hoe MRNA naar TRNA
- Hoe een cellenvorm zijn functie beïnvloedt
- Bijtkrachtonderzoek onthult dinosaurus-etende kikker
- DNA-klonen: definitie, proces, voorbeelden
- Wat voor soort Allele slaat een generatie over?
- Een stap dichter bij gewassen met twee keer de opbrengst
- Onderzoekstopics in Biotechnology
- Niet alle kroontjeskruid is gelijk voor eierleggende monarchen, studie onthult
- Vraag en antwoord:voor zwarte mannen, het dragen van een masker kan een groter gezondheidsrisico zijn dan COVID-19

- Een goede baan voor gevonden robots - omgaan met onze gênante problemen

- Huurprijzen kunnen en moeten worden verlaagd of opgeschort vanwege de coronaviruspandemie

- Scholen spelen een cruciale rol bij het ondersteunen van adolescenten die gewapende conflicten ontvluchten

- Demografische expansie van verschillende archeologische culturen in het Amazonegebied door computersimulatie

 Streamer Tubi zegt dat de toekomst vrij is als deze Europa binnenkomt
Streamer Tubi zegt dat de toekomst vrij is als deze Europa binnenkomt Robotvisie maakt productie van zonnecellen efficiënter
Robotvisie maakt productie van zonnecellen efficiënter Hoe zien koninginmieren eruit?
Hoe zien koninginmieren eruit?  Deze plek is de pits:China opent luxe hotel in steengroeve
Deze plek is de pits:China opent luxe hotel in steengroeve Hoe het tijdperk van bijtschildpadden te bepalen
Hoe het tijdperk van bijtschildpadden te bepalen  Aceton Residue
Aceton Residue Staafvormige nanodeeltjes, in plaats van bolvormig, lijken effectiever in het hechten aan cellen
Staafvormige nanodeeltjes, in plaats van bolvormig, lijken effectiever in het hechten aan cellen Kolenhongerig Zuid-Afrika voert CO2-belasting in
Kolenhongerig Zuid-Afrika voert CO2-belasting in
- Elektronica
- Biologie
- Zonsverduistering
- Wiskunde
- French | Italian | Spanish | Portuguese | Swedish | Dutch | Danish | Norway | German |

-
Wetenschap © https://nl.scienceaq.com