Wetenschap
Onderzoekers gebruiken nanodeeltjes om te richten, endometriumkanker doden
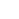
UI-onderzoekers laadden nanodeeltjes met twee kankermedicijnen en injecteerden ze in laboratoriummuizen met type II endometriumkanker. De superdodelijke nanodeeltjes verminderden de tumorgroei en verlengden de overlevingskansen. In deze foto, kleine groene nanodeeltjes vallen rode tumorcellen aan. De violette gebieden vertegenwoordigen tumorcelkernen. Krediet:Kareem Ebeid / UI College of Pharmacy.
Nanodeeltjes die gericht zijn op tumoren, geladen met een medicijn dat kankercellen kwetsbaarder maakt voor de toxiciteit van chemotherapie, kunnen worden gebruikt voor de behandeling van een agressieve en vaak dodelijke vorm van endometriumkanker, volgens nieuw onderzoek van het University of Iowa College of Pharmacy.
Voor de eerste keer, onderzoekers combineerden traditionele chemotherapie met een relatief nieuw kankermedicijn dat chemo-resistente tumorcellen aanvalt, beide in kleine nanodeeltjes geladen, en creëerde een uiterst selectieve en dodelijke kankerbehandeling. De resultaten van de driejarige laboratoriumstudie zijn vandaag gepubliceerd in het tijdschrift Natuur Nanotechnologie .
De nieuwe behandeling zou kunnen leiden tot verbeterde overlevingspercentages voor de ongeveer 6, 000 Amerikaanse vrouwen gediagnosticeerd met type II endometriumkanker per jaar en vertegenwoordigt ook een belangrijke stap in de ontwikkeling van gerichte kankertherapieën. In tegenstelling tot chemotherapie, de huidige standaard in de behandeling van kanker die het hele lichaam blootstelt aan geneesmiddelen tegen kanker, gerichte behandelingen leveren medicijnen rechtstreeks op de tumorplaats, waardoor gezond weefsel en organen worden beschermd en de werkzaamheid van geneesmiddelen wordt verbeterd.
"In dit specifieke onderzoek we gingen een van de grootste uitdagingen in kankeronderzoek aan, dat is gericht op tumoren, " zei Kareem Ebeid, een afgestudeerde UI-apotheekstudent en hoofdonderzoeker van het onderzoek. "En voor de eerste keer we waren in staat om twee verschillende strategieën voor tumortargeting te combineren en deze te gebruiken om dodelijke type II endometriumkanker te verslaan. Wij geloven dat deze behandeling kan worden gebruikt om andere vormen van kanker te bestrijden, ook."
In hun poging om een zeer selectieve kankerbehandeling te creëren, Ebeid en zijn team begonnen met kleine nanodeeltjes. In recente jaren, er is een toegenomen belangstelling voor het gebruik van nanodeeltjes voor de behandeling van kanker, grotendeels vanwege hun kleine formaat. Tumoren groeien snel, en de bloedvaten die ze creëren om hun groei te voeden, zijn defect en zitten vol gaten. Nanodeeltjes zijn klein genoeg om door de gaten te glippen, waardoor ze zich specifiek op tumoren kunnen richten.
Onderzoekers voedden de nanodeeltjes vervolgens met twee geneesmiddelen tegen kanker:paclitaxel, een type chemotherapie dat wordt gebruikt om endometriumkanker te behandelen, en nintedanib, of BIBF 1120, een relatief nieuw medicijn dat wordt gebruikt om de groei van tumorbloedvaten te beperken. Echter, in de UI-studie, het medicijn werd voor een ander doel gebruikt. Naast het beperken van de groei van bloedvaten, nintedanib richt zich ook op tumorcellen met een specifieke mutatie. De mutatie, bekend als functieverlies p53, onderbreekt de normale levenscyclus van tumorcellen en maakt ze beter bestand tegen de dodelijke effecten van chemotherapie.
Chemotherapie doodt cellen wanneer ze in het proces van mitose zijn, of celdeling, en tumorcellen met de Loss of Function p53-mutatie zitten vaak vast in een limbo-toestand die dit proces vertraagt. Kankers die resistent zijn tegen chemotherapie zijn veel moeilijker te behandelen en hebben minder gunstige resultaten.
Nintedanib valt tumorcellen aan met de Loss of Function p53-mutatie en dwingt ze tot mitose en deling, op welk punt ze gemakkelijker worden gedood door chemotherapie. Ebeid zegt dat dit de eerste keer is dat onderzoekers nintedanib gebruiken om tumorcellen tot mitose te dwingen en ze te doden - een fenomeen dat wetenschappers 'synthetische letaliteit' noemen.
"In principe, we profiteren van de achilleshiel van de tumorcellen - de Loss of Function-mutatie - en vegen ze vervolgens binnen en doden ze met chemotherapie, "zegt Ebeid. "We noemen dit een synthetisch dodelijke situatie omdat we de juiste omstandigheden creëren voor massale celdood."
De behandeling - en de celdood die het oproept - kan ook worden gebruikt om andere vormen van kanker te behandelen, waaronder soorten eierstok- en longkankers die ook de Loss of Function p53-mutatie dragen.
"Wij geloven dat ons onderzoek een positieve impact kan hebben die verder gaat dan de behandeling van endometriumkanker, " zegt Aliasger K. Salem, hoogleraar farmaceutische wetenschappen aan de UI en corresponderende auteur van het onderzoek. "We hopen dat, aangezien de medicijnen die in onze studie zijn gebruikt al zijn goedgekeurd voor klinisch gebruik, we kunnen binnenkort met patiënten gaan werken."
De incidentie en sterftecijfers voor endometriumkanker zijn de afgelopen jaren in de VS gestegen, vooral in Iowa. Type I endometriumkanker, die zich voedt met het hormoon oestrogeen, is goed voor ongeveer 80 procent van de nieuwe gevallen per jaar. Type II endometriumkanker komt minder vaak voor, goed voor ongeveer 10 tot 20 procent van de gevallen, maar is veel agressiever, resulterend in 39 procent van de totale sterfgevallen door endometriumkanker per jaar.
"Twee decennia lang de standaardtherapie voor type II endometriumkanker was chemotherapie en bestraling, " zegt Kimberly K. Leslie, professor en voorzitter van de afdeling Obstetrie en Gynaecologie aan de UI Roy J. en Lucille A. Carver College of Medicine. "De mogelijkheid van een nieuwe behandeling die zowel zeer selectief als zeer effectief is, is ongelooflijk opwindend."
 Etsproces verbetert de extractie van waterstof tijdens elektrolyse van water
Etsproces verbetert de extractie van waterstof tijdens elektrolyse van water De zoektocht naar duurzame leeralternatieven
De zoektocht naar duurzame leeralternatieven Elektrische veldboost voor waterstroom biedt mogelijk alternatieve waterbehandelingstechnologie
Elektrische veldboost voor waterstroom biedt mogelijk alternatieve waterbehandelingstechnologie Gecombineerde aanpak om grensvlakelektrochemie in meer detail te onderzoeken
Gecombineerde aanpak om grensvlakelektrochemie in meer detail te onderzoeken Onderzoekers gebruiken neurale netwerken voor geurherkenning
Onderzoekers gebruiken neurale netwerken voor geurherkenning
 De natuur heeft een enorm potentieel om klimaatverandering en biodiversiteitsverlies in het VK te bestrijden
De natuur heeft een enorm potentieel om klimaatverandering en biodiversiteitsverlies in het VK te bestrijden Van kolen en koeien - het verhogen van de landbouwopbrengsten in Afrika
Van kolen en koeien - het verhogen van de landbouwopbrengsten in Afrika Animals in the Desert Ecosystem
Animals in the Desert Ecosystem  NASA-satelliet detecteert kloven in Kilauea
NASA-satelliet detecteert kloven in Kilauea Amazon-gemeenschap zet residuen om in hulpbronnen
Amazon-gemeenschap zet residuen om in hulpbronnen
Hoofdlijnen
- Bijvangst verantwoordelijk voor achteruitgang Nieuw-Zeelandse zeeleeuw
- Mieren in het bladerdak van het Amazone-regenwoud hebben veel meer bacteriën in hun ingewanden dan grondbewoners
- Mariene wetenschappers leiden een uitgebreide beoordeling van soorten reuzenschelpdieren wereldwijd
- Hoe vangen cellen energie die vrijkomt door cellulaire ademhaling?
- De functie van veel eiwitten blijft onduidelijk
- Het mysterie,
- Het gebruik van glowsticks in vallen verhoogt de vangst van amfibieën in studie aanzienlijk
- Zijn getrouwde mensen gelukkiger dan alleenstaanden?
- Wat zijn enkele voor- en nadelen van het gebruik van DNA-analyse om wetshandhaving bij misdrijven te ondersteunen?
- Magnetisch geheugen belooft snellere en energiezuinigere informatieopslag

- Kwantumstippen helderder laten gloeien

- Wetenschappers ontwikkelen grafeensensoren die een revolutie teweeg kunnen brengen in het internet der dingen

- Diamane:Diamantfilm mogelijk zonder de druk
- Verrassing:biologische microstructuren lichten op na verwarming

 Onderzoekers gebruiken 3D-printen om kennis over microbiële gemeenschappen te vergroten
Onderzoekers gebruiken 3D-printen om kennis over microbiële gemeenschappen te vergroten Clathrin als biotech-substraat:immobilisatie en functionalisering
Clathrin als biotech-substraat:immobilisatie en functionalisering Groot Europees jongerenonderzoeksproject publiceert bevindingen
Groot Europees jongerenonderzoeksproject publiceert bevindingen Canada gaat CO2-belasting opleggen aan provincies die klimaatactie tegengaan
Canada gaat CO2-belasting opleggen aan provincies die klimaatactie tegengaan De DNA-smeltcurve nauwkeuriger maken
De DNA-smeltcurve nauwkeuriger maken Onderzoekers ontwikkelen een intelligente spectrumdetectietechniek voor 5G-communicatie
Onderzoekers ontwikkelen een intelligente spectrumdetectietechniek voor 5G-communicatie Chinas Huawei klaagt VS aan wegens federaal verbod op zijn producten
Chinas Huawei klaagt VS aan wegens federaal verbod op zijn producten Extratropische vulkanen beïnvloeden het klimaat meer dan aangenomen
Extratropische vulkanen beïnvloeden het klimaat meer dan aangenomen
- Elektronica
- Biologie
- Zonsverduistering
- Wiskunde
- French | Italian | Spanish | Portuguese | Swedish | German | Dutch | Danish | Norway |

-
Wetenschap © https://nl.scienceaq.com