Wetenschap
Aangebonden nanodeeltjes maken tumorcellen kwetsbaarder
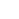
Door honderden kleine deeltjes aan het oppervlak van tumorcellen te binden in aanwezigheid van een mechanische kracht, een MIT-team maakte de cellen veel kwetsbaarder voor aanvallen door een medicijn dat kankercellen ertoe aanzet zelfmoord te plegen. Krediet:Second Bay Studios
MIT-onderzoekers hebben een manier bedacht om tumorcellen vatbaarder te maken voor bepaalde soorten kankerbehandeling door de cellen te coaten met nanodeeltjes voordat ze medicijnen afleveren.
Door honderden kleine deeltjes aan het oppervlak van tumorcellen te binden in aanwezigheid van een mechanische kracht, de onderzoekers maakten de cellen veel kwetsbaarder voor aanvallen door een medicijn dat kankercellen ertoe aanzet zelfmoord te plegen. Het lijkt erop dat de aangebonden nanodeeltjes de krachten vergroten die op de cellen worden uitgeoefend door bloed te laten stromen, waardoor de cellen meer kans hebben om af te sterven.
"Als je veel deeltjes aan de membranen van deze cellen hecht, en stel ze dan bloot aan krachten die lijken op die in het menselijk lichaam, zoals de bloedstroom, deze therapieën worden effectiever. Het is een manier om de krachten op de cellen te versterken met behulp van polymere materialen, " zegt Michael Mitchell, een postdoc bij MIT's Koch Institute for Integrative Cancer Research en de hoofdauteur van de studie.
In proeven bij muizen, de onderzoekers ontdekten dat de vastgebonden nanodeeltjes het cel-zelfmoord-inducerende medicijn 50 procent effectiever maakten, en deze combinatie elimineerde tot 90 procent van de tumorcellen in de muizen.
Robert Langer, de David H. Koch Institute Professor aan het MIT, is de senior auteur van het artikel, die verschijnt in het nummer van 20 maart van Natuurcommunicatie .
Celdood verbeteren
Naast het bestuderen van de abnormale genetische en biochemische eigenschappen van tumoren, wetenschappers en ingenieurs hebben de afgelopen jaren onderzocht hoe de fysieke kenmerken van tumoren bijdragen aan ziekteprogressie. Stevige tumoren maken gebruik van fysieke krachten, zoals hun verhoogde stijfheid en veranderde bloedstroom, om hun overleving en groei te verbeteren. Krachten die worden uitgeoefend door bloed en vloeistof in zachte weefsels te laten stromen, beïnvloeden ook het gedrag van kanker en een verscheidenheid aan gastheercellen.
In de nieuwe studie het MIT-team ging op zoek om te bepalen of fysieke krachten, zoals die uitgeoefend door de bloedstroom, van invloed kunnen zijn op hoe tumoren reageren op medicamenteuze behandeling. Ze concentreerden zich op een experimenteel medicijn dat bekend staat als TRAIL, dat is een eiwit dat tot expressie wordt gebracht op verschillende cellen van het immuunsysteem. TRAIL is een lid van een familie van tumornecrosefactoren die binden aan doodsreceptoren op celmembranen, ze een signaal sturen dat apoptose stimuleert, of geprogrammeerde celdood.
Uit de eerste experimenten bleek dat tumorcellen vatbaarder werden voor dit medicijn nadat ze waren blootgesteld aan schuifkrachten van fysiologische vloeistoffen. "Onder deze stroomomstandigheden, meer tumorcellen begonnen te sterven in de aanwezigheid van de therapeutische, ' zegt Mitchel.
Dat bracht de onderzoekers ertoe te veronderstellen dat ze cellen nog vatbaarder konden maken voor de behandeling door de krachten die erop inwerken te vergroten. Een manier om dat te doen is door kleine deeltjes aan de celoppervlakken te hechten. Handelen als ballen aan een touwtje, de vastgebonden deeltjes slaan en trekken aan het tumorceloppervlak terwijl het bloed langs stroomt, waardoor de cellen vatbaarder worden voor het celdoodsignaal van het medicijn.
de deeltjes, die in de bloedbaan kan worden geïnjecteerd, zijn gemaakt van biologisch afbreekbare polymeren die bekend staan als PLGA. Deze deeltjes zijn gecoat met een ander polymeer, PIN, dat is gelabeld met een ligand of antilichaam dat specifiek is voor eiwitten die op tumorceloppervlakken worden aangetroffen, waardoor ze aan het oppervlak kunnen worden vastgemaakt.
In proeven bij muizen, de onderzoekers ontdekten dat het hechten van deeltjes aan tumorcellen en ze vervolgens behandelen met TRAIL uitgezaaide tumorcellen in de bloedbaan doodde en ook de progressie van solide tumoren bij muizen verminderde. De onderzoekers testten deeltjes van 100 nanometer tot 1 micrometer en ontdekten dat de grootste effectiever waren. Ook, naarmate grotere aantallen deeltjes aan het oppervlak werden vastgebonden, meer cellen stierven.
Het effect van de behandeling lijkt specifiek te zijn voor tumorcellen en induceert geen apoptose in gezonde cellen, zeggen de onderzoekers.
Gedwongen interacties
De onderzoekers geloven dat de deeltjes de effecten van TRAIL kunnen versterken door de sluier van moleculen samen te drukken die gewoonlijk tumorcellen omringen, waardoor het voor het medicijn gemakkelijker wordt om te interageren met receptoren op het celoppervlak die de celdoodroute in gang zetten.
"Als je cellen blootstelt aan krachten en deze deeltjes vallen op de cel, ze zouden al deze moleculen op het oppervlak kunnen afvlakken. Dan kan de receptor beter in contact komen met TRAIL om tumorceldood te induceren, ' zegt Mitchel.
Het MIT-team onderzoekt nu de mogelijkheid om deze aanpak te gebruiken in combinatie met andere geneesmiddelen die een immuunrespons stimuleren, zoals medicijnen die een "cytokinestorm" induceren - een grote afgifte van signaalchemicaliën die veel immuuncellen naar de plaats trekt om de tumor te vernietigen.
"We zijn erg geïnteresseerd in gecombineerde benaderingen waarbij je tumorcellen kunt raken met veel op het immuunsysteem gebaseerde therapieën en vervolgens de fysieke krachten kunt benutten waaraan deze cellen worden blootgesteld, als een nieuwe manier om ze te doden, ' zegt Mitchel.
 Hete elektronen sturen koolstofdioxide terug naar de toekomst
Hete elektronen sturen koolstofdioxide terug naar de toekomst Destabilisatieprocessen in schuim
Destabilisatieprocessen in schuim Hogesnelheidsfilm helpt wetenschappers bij het ontwerpen van gloeiende moleculen
Hogesnelheidsfilm helpt wetenschappers bij het ontwerpen van gloeiende moleculen Een theoretische studie verklaart de natuurlijke selectie van eiwitten
Een theoretische studie verklaart de natuurlijke selectie van eiwitten Microarray-sneltest versnelt detectie tijdens een uitbraak van Legionella pneumophila
Microarray-sneltest versnelt detectie tijdens een uitbraak van Legionella pneumophila
Hoofdlijnen
- Infectieziekten:CTRL + ALT + Delete
- Verschillende soorten enzymen
- Ziektekiemen kunnen onze persoonlijkheid helpen vormen
- Malariaparasiet verpakt genetisch materiaal voor reis van muggen naar mensen
- Tips voor bedwantsen voor vakantiereizigers
- Antibiotica uit een moleculaire puntenslijper
- Overeenkomsten & verschillen tussen osmose en diffusie
- Iran verhuist om laatste mascotte Aziatische cheeta's te redden
- Hoe een 3D-model voor celbiologieprojecten te bouwen Mitochondria & Chloroplast
- Een eenvoudiger proces om germanium-nanodraden te laten groeien, zou de lithium-ionbatterijen kunnen verbeteren
- Veelbelovende stappen in de richting van grootschalige productie van grafeen nanoribbons voor elektronica

- Virusdetectiemethode is veelzijdig en toegankelijk

- Systeem om orgaantransplantatiemedicijn af te leveren - zonder schadelijke bijwerkingen

- Oppervlakteplasmonresonantie in gekoppelde heterodimeren
 Nieuwe kwantummaterialen bieden nieuwe route naar 3D elektronische apparaten
Nieuwe kwantummaterialen bieden nieuwe route naar 3D elektronische apparaten COVID-leerverlies meten
COVID-leerverlies meten China en de VS schieten allebei op de maan - maar noem het geen ruimtewedloop
China en de VS schieten allebei op de maan - maar noem het geen ruimtewedloop Naar de beste plaats afronden Waarde
Naar de beste plaats afronden Waarde Gaan babyboomers terug naar religie?
Gaan babyboomers terug naar religie? Wetenschappers vinden een manier uit om met een röntgenlaser attoseconde elektronenbewegingen te zien
Wetenschappers vinden een manier uit om met een röntgenlaser attoseconde elektronenbewegingen te zien Experimenten over mechanische energie voor kinderen
Experimenten over mechanische energie voor kinderen  Kubieke voeten berekenen in rijen
Kubieke voeten berekenen in rijen
- Elektronica
- Biologie
- Zonsverduistering
- Wiskunde
- French | Italian | Portuguese | Swedish | German | Dutch | Danish | Norway | Spanish |

-
Wetenschap © https://nl.scienceaq.com